Diyabette Son Gelişmeler 2018
Diyabette teknolojik gelişmeler
Geçtiğimiz 20-30 yıl içinde dünyada diyabetten muzdarip hasta sayısının 2 kattan fazla arttığını söyleyen Anadolu Sağlık Merkezi Endokrinoloji ve Metabolizma Hastalıkları Uzmanı Prof. Dr. İlhan Tarkun, “Bugün dünyada halen her 11 yetişkinden biri diyabetli. Rakamlara göre ise dünyada 350 milyon diyabet hastası olduğu hesaplanıyor. Ne yazık ki Türkiye de diyabetteki bu hızlı artıştan kaçabilmiş değil. Türkiye’de diyabet görülme sıklığı son 10 yılda yaklaşık 2 kat arttı. Ve bu artışla, dünyada diyabetin en sık görüldüğü ülkelerden biriyiz” dedi.
Dijital çağ bir yandan diyabet sebebi, bir yandan da diyabet tedavisi için oldukça önemli
Diyabetlilerin yüzde 90’ının Tip 2 diyabet hastası olduğunun ve bunun gelişmesinde genetik yatkınlığın önemli olduğunun altını çizen Endokrinoloji ve Metabolizma Hastalıkları Uzmanı Prof. Dr. İlhan Tarkun, “Faktör genetik olsa bile, diyet ve sağlıksız yaşam tarzı hastalığı tetikleyebiliyor” açıklamasında bulundu. Şişmanlık ile hareketsiz yaşam tarzı sonucunda diyabetin bir her geçen gün arttığını söyleyen Prof. Dr. İlhan Tarkun, “Dijital çağa geçişle birlikte hareketsiz yaşam ve sağlıksız beslenme daha da artmış durumda. Çocuklar oyun yerine bilgisayar başında vakit geçiriyor. Erişkinler arasında da televizyon ve bilgisayar başında, hareketsiz ve sağlıksız atıştırmalar ile geçirilen zaman artıyor. Diyabetin görülme sıklığının artışı açısından dijital çağın olumsuz yansımalarından yakınsak da diyabetin takip ve tedavi kısmında yaşanan teknolojik gelişmeleri görmezden gelmek de mümkün değil” açıklamasında bulundu.
Kan şekeri ölçülmemesi tedaviyi başarısız kılabiliyor
Diyabetik bireylerde kan şekerinin düzenlenmesi ve tedavi etkinliğinin değerlendirilmesinde kendi kendine kan şekeri takibinin önemli olduğunu söyleyen Endokrinoloji ve Metabolizma Hastalıkları Uzmanı Prof. Dr. İlhan Tarkun, “Bu ölçümlerin sıklığı, diyabet tipine ve hastanın özelliğine göre değişiyor. Bazı hastalarda haftada 1-2 kez ölçüm yeterli olurken bazı hastalar günde 7-8 ölçüme ihtiyaç duyabiliyor. Her defasında parmak delinmesinin neden olduğu acı, korku ve sosyal fobi gibi bazı etkenler, hastalarda kan şekeri ölçüm sıklığını azaltan ve dolayısıyla tedaviyi başarısız kılabilen önemli unsurlar haline geliyor” şeklinde konuştu.
Yeni geliştirilen cihaz her 5 dakikada bir kan şekerini ölçebiliyor
Günümüzde sürekli glukoz monitorizasyon (SGM) sistemleri ile kan şekerinin 24 saat boyunca izlenmesinin mümkün olduğunu anlatan Prof. Dr. İlhan Tarkun, “Bu sistem sayesinde kan şekeri ayarı çok daha iyi yapılabiliyor; hasta, diyet ve yaşam tarzıyla ilişkili yanlışları kolaylıkla fark edebiliyor, çok daha etkin ve hızlı bir biçimde tedavi değişiklikleri de mümkün olabiliyor” dedi. Türkiye’de bu sistemin mevcut olduğunu ve cilt üzerine yerleştirilen düğme büyüklüğündeki aparatın 14 gün süreyle kalarak her 5 dakikada bir kesintisiz kan şekeri ölçümü yapabildiğini vurgulayan Prof. Tarkun, “Üzerine yaklaştırılan özel bir cihaz ile ya da cep telefonuna yüklenen bir programla anlık kan şekeri düzeyi öğrenilebiliyor. Cihazın gün boyu 5 dakika arayla yaptığı ölçümler saklanıp daha sonra ölçüm değerleri de günlük, haftalık ya da gece-gündüz istatistikleri gibi farklı biçimlerde raporlanabiliyor” şeklinde konuştu.
Pompa sistemi teknoloji ile birleşip kan şekerinde ani düşme olduğunda bildirebiliyor
Günümüzde Tip 1 diyabet için tek ve en etkili, tip 2 diyabet için de zaman zaman gerekli olan tedavi şekillerinden birinin insülin tedavisi olduğunu vurgulayan Endokrinoloji ve Metabolizma Hastalıkları Uzmanı Prof. Dr. İlhan Tarkun, “Cilt altına yerleştirilen bir katater ve gelişen teknolojiyle bir kibrit kutusu kadar küçültülen pompa sistemi ile de insülin enjekte edilebiliyor. Hastanın günlük ihtiyaçları ve yediği öğün miktarına göre insülin dozunu ayarlamak mümkün. Pompa kullanımının birçok hastada kan şekeri ayarını düzelttiğine dair çok sayıda çalışma mevcut. Bir diğer güzel gelişme de günümüzde pompa sistemleri glukoz ölçüm sistemleri ile birleştirilmesi. İki sistem bluetooth aracılığıyla haberleşebiliyor. Böylece sensör kan şekerinde ani düşme hissettiğinde bunu pompaya bildiriyor ve insülin verilmesi kesilerek hasta uyarılıyor” dedi.
Mobil uygulamalar diyabeti önlemek için kullanılabiliyor
Günümüzde cep telefonu ve tabletlere indirilen çeşitli mobil uygulamaların da diyabeti önlemek için kullanıldığını belirten Prof. Dr. İlhan Tarkun, “Cep telefonları ile diyabet eğitimi veriliyor, egzersizler teşvik ediliyor, öğünlerdeki karbonhidrat miktarları hesaplanıp buna uygun insülin dozları önerilebiliyor ve ilaç veya insülin uygulama zamanları hatırlatılabiliyor” şeklinde konuştu.
“Yapay pankreaslara” az kaldı
Diyabet tedavilerindeki teknolojik gelişimin gelebileceği son noktanın “yapay pankreas” olduğunun altını çizen Endokrinoloji ve Metabolizma Hastalıkları Uzmanı Prof. Dr. İlhan Tarkun, “Büyük gelişme sağlanan ancak henüz uygulamaya girmemiş olan bu sistemde, hastanın hiçbir müdahalesi olmadan, glukoz ölçen sistem ile pompa, yapay zeka ve bir algoritma kullanarak hastanın ihtiyacı olan insülin dozlarını otomatik olarak hesaplayabilecek. Bu sayede hastanın hiçbir müdahalesi (kan alıp kan şekerini ölçme, iğne batırıp insülin verme gibi) olmaksızın kan şekeri düzeyleri normal seviyede tutulabilecek” dedi.
20. DİYABET HEMŞİRELİĞİ SEMPOZYUMU
M. Temel Yılmaz
Magazin tıbbının insan sağlığı üzerine etkisi
Selçuk Dağdelen, Ayşe İlhan
İnsülin tedavisi
Ela Keskin,Feride Görürgöz
Oral antidiyabetikler ve insülinomimetikler
Semra Erdoğan, Gülhan Coşansu
Prediyabet yönetimi
Pervin Kaya
Diyabetli bireyde ağız sağlığı
Şeyda Özcan
Diyabet eğitiminde kanıtlar ve güncel uygulamalar
Neşe Koçakgöl
Diyabetli göçmenler (Erişkin)
Nurdan Yıldırım
Diyabetli göçmenler (Çocuk)
Şule Baysak
Diyabetli yaşlı
Hülya Gülyüz Demir
Diyabetli gebe
Belgin Bektaş
İnsülin kullanan diyabetlide egzersiz yönetimi
Nermin Olgun
Kritik hastalarda diyabet yönetimi
HS-SS01
Tip 2 diyabetli bireyler için web tabanlı eğitim programı geliştirilmesi ve programın diyabet yönetimine etkisi
Nurten Terkeş, Hicran Bektaş, Mustafa Kemal Balcı
HS-SS02
Tip 2 diabetes mellitusu olan erişkin hastalarda makrovasküler komplikasyon tespitinde aortik intima-media kalınlığının kullanımı
Hilmi Erdem Sümbül, Ayşe Selcan Koç
HS-SS03
Yapılandırılmış hipoglisemi eğitim programının insülin kullanan tip 2 Diabetes Mellituslu hastalarda hipoglisemi korkusu ve yönetimi üzerine etkisi
Aslı Tok Özen, Şeyda Özcan
HS-SS04
Bir üniversite hastanesinde çalışan hemşirelerin diyabet özyönetimi farkındalık düzeyi ile diyabet tutum düzeyi arasındaki ilişki
Şenay Zuhur, Tülin Yıldız, Gülbahar Gülcivan, Özge Bengü Urcanoğlu
HS-SS05
Tırnak batması olan diyabetli bireylerde, tırnak batmasına neden olabilecek tutumların ve uygulanan tırnak teli tedavisinin değerlendirilmesi
Nuran Metinarıkan, Demet Çorapçıoğlu, Mustafa Şahin
HS-SS07
Tip 2 diabetes mellituslu hastaların birinci derece yakınlarında diyabet risk değerlendirilmesi
Hatice Demirağ
Poliüri (çok ve sık idrara çıkma), polidipsi (susama hissi ve sıvı alımındaki aşırı artış) ve polifaji (iştah artışı) diyabetin üç klasik belirtisidir. Tip 1 diyabette ve özellikle çocuklarda bu belirtiler çok kısa süre içinde (haftalar ya da aylar) ortaya çıkabilir. Ancak, tip 2 diyabetin belirtileri genellikle çok daha uzun süre içinde gelişir ve bu belirtiler ya çok hafiftirler ya da hiç görünmezler. Tip 1 diyabet çok hızlı ve aşırı kilo kayıplarına (normal ya da fazla yemek tüketimine rağmen) ve hiç azalmayan yorgunluk hissine neden olabilir. Kilo kaybı dışındaki tüm bu sayılan semptomlar, iyi kontrol edilmeyen tip 2 diyabet hastalarında da görünebilir.
Kan glukoz konsantrasyonu, böbreklerde glukoz için eşik değer olan 170–180 mg/dl’nin üzerine çıkarsa, böbrek proksimal tübüllerinden glukozun gerialınımı tam olmaz ve glukozun bir kısmı idrarda kalır. Bu durum idrarın ozmotik basıncının artmasına ve suyun böbrekler tarafından geri emiliminin azalmasına neden olarak idrar yapımının artmasına (poliüri) ve dolayısıyla su kaybına yol açar. Kan hacminde su kaybı yüzünden oluşan kayıp hücreler tarafından tutulmakta olan suyun kana ozmotik yolla geçmesiyle yerine konur, ancak bu durum vücudun susuz kalmasına ve susama hissinin artmasına (polidipsi) neden olur.
Uzun süre yüksek konsantrasyondaki glukoza maruz kalması göz merceğinin glukoz absorbe ederek şekil değiştirmesine ve görmenin bozulmasına neden olur. Kan şekerinin düzenli olarak kontrolünün yapılması ve normal sınırlara yakın tutulması genellikle merceğin şeklinin ilk haline dönmesini sağlar. Bulanık görme diyabet teşhisine giden yolda en yaygın görünen hasta şikayetlerinden birisidir. Tip 1 diyabet hastaları hızlı değişen görme bozuklukları için hazırlıklı olmalıdırlar, Tip 2 diyabet hastalarında görme bozuklukları genellikle aşamalı olarak gerçekleşir ama yine de hastalar bu durum için hazırlıklı olmalıdırlar.
Hastalar (genellikle tip 1 diyabet hastaları) aşırı bir metabolik düzensizlik durumu olarak tanımlanabilecek diyabetik ketoasidoz adı verilen durumu sergileyebilirler. Diyabetik ketoasidozun belirtileri arasında hastaların nefesinde belirgin bir aseton kokusunun olması, Kussmaul solunumu adı verilen çok hızlı ve derin soluma, poliüri, mide bulantısı, kusma ve karın ağrısı, çeşitli tiplerde mental (saldırganlık, mani, zihin karışıklığı, ya da halsizlik gibi) bozuklular sayılabilir. Şiddetli diyabetik ketoasidoz vakalarında tablo komaya doğru ilerleyebilir ve ölümle sonuçlanır. Diyabetik ketoasidoz tıbbi bir acil durumdur ve hastaların derhal hastaneye kaldırılmaları gerekir.
Daha nadir ancak en az diyabetik ketoasidoz kadar ciddi durum da Hiperglisemik Hiperozmolar Nonketotik Sendrom (HHNS) dur. Ketoasidoz olmaksızın, aşırı hiperglisemi, plazma hiperozmolaritesi ve aşırı su kaybı (dehidratasyon) ile karakterize bir sendromdur. Genellikle tip 2 diyabet hastalarında görülür ve aşırı su kaybının bir sonucu olarak ortaya çıkar. Sıklıkla aşırı miktarda şekerli içecek tüketen hastalarda ve yaşlılarda görülür. Aşırı şekerli sıvı tüketmek sıvı kaybı anlamında kısır bir döngü oluşturmaktan öteye gitmez.
Genetik[değiştir kaynağı değiştir]
Hiperglisemik hiperozmolar sendrom (eski ismiyle Hiperglisemik hiperozmolar nonketotik sendrom (HHNS) ya da bazı kaynaklarda sadece Hiperozmolar Sendrom), diyabetik ketoasidoz belirtileri ile pek çok açıdan benzerlik gösteren ancak tamamen farklı bir sebeple oluşan ve yine tamamen farklı şekilde tedavi edilen metabolik bir durumdur. Hiperglisemik hiperozmolar sendrom, belirgin ketoasidoz olmaksızın, aşırı hiperglisemi, plazma hiperozmolaritesi ve aşırı su kaybı (dehidratasyon) ile karakterize bir sendromdur. Kan şekeri çok yüksek (genellikle 300 mg/dl (16 mmol/l) ve üzeri değerler yüksek kabul edilir) kişilerde, kandaki glukoz kanın ozmotik basıncının yükselmesine ve hücre içindeki su moleküllerinin kana doğru çekilmesine neden olur. Yine yüksek glukoz böbreklerden suyun geri emilmesini engelleyerek üretilen idrar miktarını da arttırır (Buna ozmotik diürez adı verilir). Eğer kaybedilen sıvı yerine konmazsa (ağızdan ya da damar yoluyla), hücrelerin devamlı olarak su kaybetmeleri ve aşırı idrar ile suyun atılması sonucunda hastaların sıvı kaybetmelerine neden olur (dehidratasyon). Sıvı kaybına genellikle elektrolit dengesizlikleri eşlik eder ve bu her zaman tehlikelidir. Eğer müdahale edilmezse dolaşımdaki sıvı miktarının çok azalması sonucunda böbrekler fonksiyonunu yitirmeye başlar. Bu durum zaten yüksek olan glukozun böbrekler yoluyla atılamamasına, kandaki glukozun daha da yükselmesine ve kanın ozmotik basıncının iyice artmasına neden olur. Kanın ozmotik basıncı 320–330 mOsm/kg değerini aşarsa beyin hücrelerinden su kaybedilmeye başlanır ve tablo komaya kadar gidebilir. Hiperglisemik hiperozmolar sendromda, diyabetik ketoasidozda olduğu gibi, acil tıbbi müdahale gereklidir. Müdahaleye genellikle kaybedilen sıvını yerine konması ile başlanır. Hiperglisemik hiperozmolar sendrom tip 2 diyabet hastalarında daha yaygın olarak görülür.
Hipoglisemi[değiştir kaynağı değiştir]
Tip 1 diyabet hastaları için henüz pratik bir kesin tedavi yöntemi yoktur. Tip 1 diyabet, görece basit bir fonksiyonu olan tek bir organın yine tek bir çeşit hücresinin fonksiyonunun bozulması sebebiyle (pankreasın Langerhans adacıklarında bulunan Beta hücreleri) ortaya çıktığı için, çoğunlukla ya tüm pankreasın ya da sadece beta hücrelerinin değiştirilmesi şeklindeki kesin tedavi yaklaşımı pek çok kez denenmiştir.[34] Sadece pankreas ya da böbrek ve pankreasın birlikte nakli yapılıp artık dışarıdan insülin kullanmaya ihtiyacı kalmayan tip 1 diyabet hastalarının kesin tedavi oldukları düşünülebilir. Diyabete çoğunlukla böbrek ile ilgili komplikasyonlar eşlik ettiği için (diyabetik nefropati) pankreas ve böbreğin aynı anda değiştirilmesi ortaya umut verici sonuçlar çıkarmaktadır. Böbrekle birlikte pankreasında değiştirildiği vakalardaki hayatta kalma oranı, sadece böbreğin değiştirildiği vakalara benzer ya da bu orandan daha yüksektir.[35] Ancak, nakilden sonra bu hastalar uzun süreli bağışıklık baskılayıcı ilaçlar kullanmak zorundadırlar ve vücudun nakledilen yeni organı reddetme ihtimali vardır.[34]
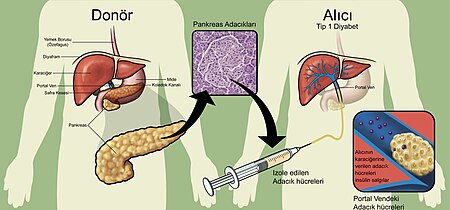
Pankreası bütün olarak nakletmek yerine donörlerden izole edilen pankreas adacık hücrelerinin tip 1 diyabet hastalarının karaciğerlerine enjekte edilmesiyle yapılan adacik nakilleri de umut vadeden sonuçlar ortaya çıkarmaktadır.[36] Karaciğere enjekte edilen adacık hücreleri portal vende yerleşmekte ve bir süre sonra insülin salgılamaya başlamaktadırlar. Adacık hücre nakillerinden sonra doku reddini engelleyebilmek amacıyla hastaların bağışıklık sistemlerini baskılayıcı ilaçlar kullanmaları gerekmektedir. Dışarıdan sadece beta hücrelerinin nakledilmesi deneysel olarak hem insanlar hem de fareler üzerinde denenmiştir ancak, bu tedavi yaklaşımı klinik açıdan henüz pratik değildir ve bunun kısmen de olsa sebebi beta hücre donörü (bağışlayan) kişilerin yetersiz olmasıdır. Her organ naklinde olduğu gibi beta hücrelerin nakledilmesi de bağışıklık yanıtını başlatır ve nakledilen dokuyu korumak adına uzun süreli olarak bağışıklık baskılayıcı ilaçları kullanmak gerekir.[37] Alternatif bir teknik olarak, nakledilecek beta hücrelerini bağışıklık sisteminden izole edip koruyacak yarı geçirgen bir muhafazanın içine koyulması önerilmiştir. Kök hücre araştırmaları da muhtemel bir kesin tedavi yöntemi olarak öne sürülmüştür. Kök hücreler pankreas adacık hücrelerinin yeniden gelişmesini sağlar ve genetik açıdan tedavi edilen kişinin bir parçası olduğu için bağışıklık baskılayıcı ilaçların kullanımını gerektirmeyebilir.[34] Bu işlem fareler üzerinde denenmiştir ve 2007 yılında 15 yeni teşhis edilmiş tip 1 diyabet hastasının kendi kemik iliklerinden alınan kök hücrelerle tedavi edilmeleri sonucunda, bu hastaların pek çoğunda bağışıklık sistemleri baskılandıktan sonra uzun süre boyunca insülin tedavisine gerek kalmadığı gösterilmiştir.[38]
Mikroskopik ya da nanoteknolojik tedavi yaklaşımları da araştırılmaya devam etmektedir. Önerilen bir sistemde insulin depolanmış bir implant hızlı açılıp kapanan bir valf vasıtasıyla içerdiği insulini kandaki glukoz seviyesine göre kana vermektedir. Buna benzer en az iki farklı yaklaşım canlılar üzerinde yapılan deneylerle gösterilmiştir. Bunlar benzer mantıkla kapalı devre insülin pompası görevi görmektedirler.
Tip 2 diyabet için kesin tedavi[değiştir kaynağı değiştir]
Tip 1 diyabet için kesin tedavi[değiştir 22 Kasım 2018 Avukat Mahmut Düşün Mesleki Teknik Anadolu Lisesi – Konferans ve Şeker ölçümü08-09 Aralık 2018 Diyabet Etkinliği
02 Şubat 2019 İslahiye Halka Açık Konferansta Şeker Ölçümü
09 Şubat 2019 Nizip Halka Açık Konferansta Şeker Ölçümü
23 Şubat 2019 Oğuzeli Halka Açık Konferansta Şeker Ölçümü
09 Mart 2019 Yavuzeli Halka Açık Konferansta Şeker Ölçümü
05 Mayıs 2019 Bahar Şenliği Kermes Programı
4 Ekim 2019 Kulüp Tanıtım Standı
25 Ekim 2019 Huzurevi Ziyareti Tansiyon, Şeker Ölçümü ve Diyabet Taraması
14 Kasım 2019 14 Kasım Dünya Diyabet Haftası Kan Şekeri Ölçümü ve Diyabet Taraması Standı
18 Kasım 2019 Tip 1 Diyabetli Alper Saruhan ile Söyleyişi
18 Kasım 2019 Tip 1 Diyabetli Alper Saruhan ile Maç Organizasyonu
1 Nisan 2020 “Evde Kal Türkiyem” Video Çalışması
18 Kasım 2020 Diyabet Haftasına Özel “Diyabet Bakımında Hemşirenin Yeri ve Sorumlulukları” Konuşmacı: Diyabet Hemşireliği Derneği Başkanı Prof. Dr. Nermin OLGUN
12 Ekim 2021 “Aramıza Hoş Geldin” Etkinlik Standı
18 Ekim 2021 Gaziantep Cengiz Gökçek Çocuk Hastanesinde Tedavi Gören Diyabetli Çocuklarla Resim Çalışması
15-16 Kasım 2021 – 14 Kasım Diyabet Haftası “Diyabette Şeker ve Tansiyon Ölçümü” Etkinliği
27 Kasım 2021 SANKO Park AVM’de Tip Diyabetli Çocukların Resim Sergisi
19 Aralık 2021 3.Gazi Yarı Maratonu Stand
8 Ocak 2022 “Diyabetli Çocukların Gözünden Diyabet Hastalığı” Resim Sergisi Katılımcı Hediye Dağıtımı
22 Şubat 2022 “Diyabetli Çocukların Gözünden Diyabet Hastalığı” Resim Sergisi Sosyal Medya Yarışması Ödül Töreni
28 Nisan 2022 Diyabette Aşılanmanın Önemi Konulu Etkinlik
13 Mayıs 2022 “Diyabete Dair Her Şey” Konulu Konferans Etkinliği
18 Mayıs 2022 Gençlik ve Spor Festivali “Tansiyon ve Şeker Ölçümü” Konulu Bilgilendirme Standı
nest...
08-09 Aralık 2018 Diyabet Etkinliği
02 Şubat 2019 İslahiye Halka Açık Konferansta Şeker Ölçümü
09 Şubat 2019 Nizip Halka Açık Konferansta Şeker Ölçümü
23 Şubat 2019 Oğuzeli Halka Açık Konferansta Şeker Ölçümü
09 Mart 2019 Yavuzeli Halka Açık Konferansta Şeker Ölçümü
05 Mayıs 2019 Bahar Şenliği Kermes Programı
4 Ekim 2019 Kulüp Tanıtım Standı
25 Ekim 2019 Huzurevi Ziyareti Tansiyon, Şeker Ölçümü ve Diyabet Taraması
14 Kasım 2019 14 Kasım Dünya Diyabet Haftası Kan Şekeri Ölçümü ve Diyabet Taraması Standı
18 Kasım 2019 Tip 1 Diyabetli Alper Saruhan ile Söyleyişi
18 Kasım 2019 Tip 1 Diyabetli Alper Saruhan ile Maç Organizasyonu
1 Nisan 2020 “Evde Kal Türkiyem” Video Çalışması
18 Kasım 2020 Diyabet Haftasına Özel “Diyabet Bakımında Hemşirenin Yeri ve Sorumlulukları” Konuşmacı: Diyabet Hemşireliği Derneği Başkanı Prof. Dr. Nermin OLGUN
12 Ekim 2021 “Aramıza Hoş Geldin” Etkinlik Standı
18 Ekim 2021 Gaziantep Cengiz Gökçek Çocuk Hastanesinde Tedavi Gören Diyabetli Çocuklarla Resim Çalışması
15-16 Kasım 2021 – 14 Kasım Diyabet Haftası “Diyabette Şeker ve Tansiyon Ölçümü” Etkinliği
27 Kasım 2021 SANKO Park AVM’de Tip Diyabetli Çocukların Resim Sergisi
19 Aralık 2021 3.Gazi Yarı Maratonu Stand
8 Ocak 2022 “Diyabetli Çocukların Gözünden Diyabet Hastalığı” Resim Sergisi Katılımcı Hediye Dağıtımı
22 Şubat 2022 “Diyabetli Çocukların Gözünden Diyabet Hastalığı” Resim Sergisi Sosyal Medya Yarışması Ödül Töreni
28 Nisan 2022 Diyabette Aşılanmanın Önemi Konulu Etkinlik
13 Mayıs 2022 “Diyabete Dair Her Şey” Konulu Konferans Etkinliği
18 Mayıs 2022 Gençlik ve Spor Festivali “Tansiyon ve Şeker Ölçümü” Konulu Bilgilendirme Standı
gelişim planı örnekleri 2022 doğum borçlanmasi ne kadar uzaktaki birini kendine aşık etme duası 2021 hac son dakika allahümme salli allahümme barik duası caycuma hava durumu elle kuyu açma burgusu dinimizde sünnet düğünü nasil olmali başak ikizler aşk uyumu yht öğrenci bilet fiyatları antalya inşaat mühendisliği puanları malta adası haritada nerede